CARDIOLOGISTA
DR. GILBERTO
LAHORGUE NUNES
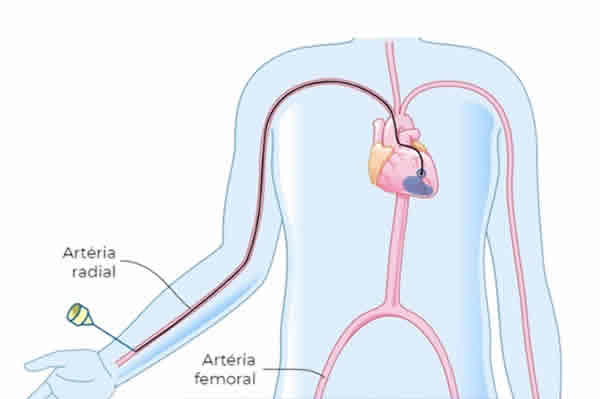
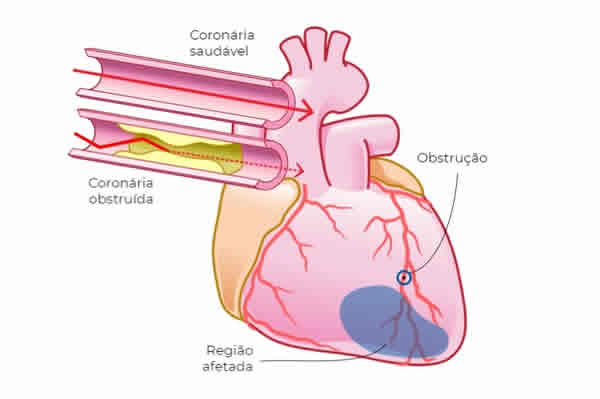
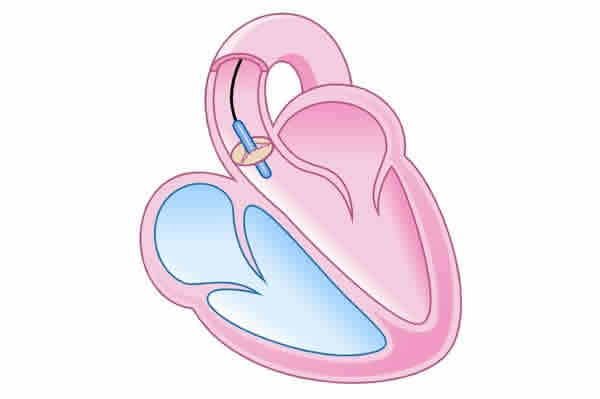
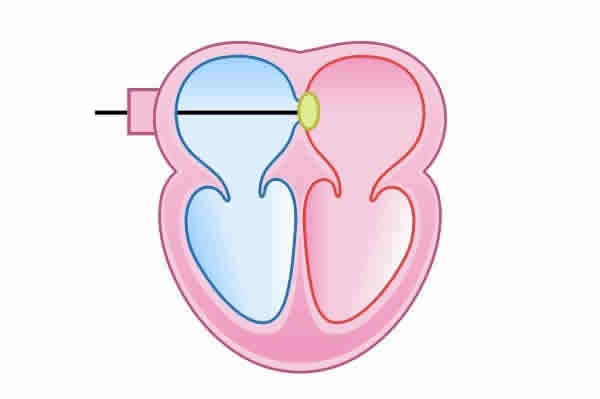
Com uma proposta de valor mais completa em relação à boa parte das patologias cardiovasculares, na clínica cardiologista Dr. Gilberto Nunes, localizada em Porto Alegre, o paciente consulta o cardiologista e, se necessitar, encaminha ali mesmo qualquer exame ou tratamento através de cateterismo.

Cardiologista Dr. GILBERTO NUNES
> Cardiologista Dr. Gilberto Nunes
Sócio Titular da Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista, Cardiologista Intervencionista nos hospitais Mãe de Deus, Moinhos de Vento e Divina Providência, Porto Alegre/RS. Fellow da Sociedade Europeia de Cardiologia (FESC).
> Cardiologista Dr. Gilberto Nunes
Doutorado em Cardiologia pelo Programa de Pós-Graduação em Ciências da Saúde: Cardiologia e Ciências Cardiovasculares, da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul.
Marque Sua CONSULTA com o cardiologista Dr. Gilberto Nunes!
Para marcar uma consulta com o cardiologista Dr. Gilberto Nunes, enviar um resultado de exame para análise ou esclarecimento de dúvidas
com relação a nossos procedimentos, entre em contato conosco pelo WhatsApp!
Dr. Gilberto Nunes | Clínica Cardiologista